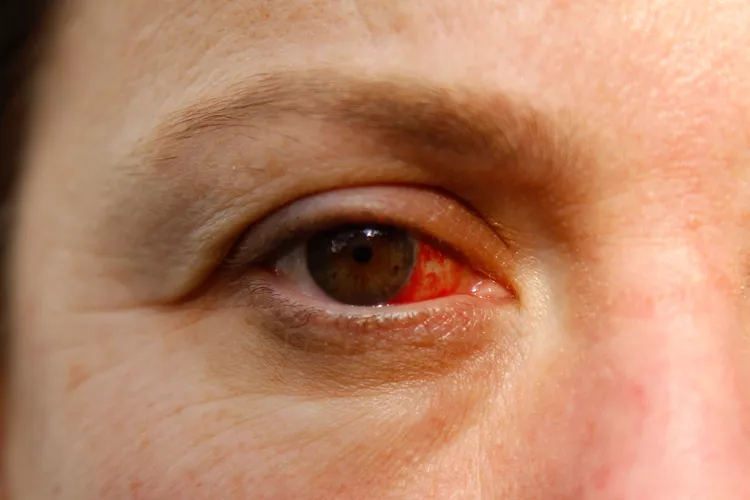
¿Qué es la conjuntivitis?
La conjuntivitis es la inflamación o infección de la membrana llamada conjuntiva que recubre la parte interna de los párpados y la superficie blanca del ojo llamada esclera.
¿Cuáles son los síntomas de la conjuntivitis?
Los síntomas de la conjuntivitis suelen variar dependiendo de la causa.
En el caso de la conjuntivitis alérgica, se suele observar que los niños pequeños que han estado jugando al aire libre en primavera o verano presentan de repente picor y lagrimeo con un marcado enrojecimiento de los ojos que suele ser breve y desaparecer espontáneamente. Los síntomas se asocian a congestión de la nariz y estornudos.
Cuando este lagrimeo, picor y color rojo del ojo son persistentes, se debe pensar en otra causa para la conjuntivitis.
En las infecciones bacterianas, el cuadro se puede acompañar de secreción en los ojos y dolor ocular.
¿Cómo se diagnostica la conjuntivitis?
El diagnóstico se basa generalmente en el historial clínico y el examen físico (lámpara de hendidura).
Las pruebas diagnósticas adicionales, como cultivos o PCR, se reservan para casos graves, neonatales, recurrentes o cuando se sospecha de patógenos específicos como la gonorrea o clamidia.
¿Cuáles son los tipos de conjuntivitis?
Las conjuntivitis se clasifican en diferentes tipos según su causa así:
- Conjuntivitis infecciosas
- Conjuntivitis virales: Son las causas infecciosas más frecuentes.
- Adenovirus: Inicio brusco, a menudo unilateral al principio y luego bilateral; se presenta con secreción acuosa, folículos inferiores y linfadenopatía (ganglio palpable) por delante de la oreja. Es altamente contagiosa y puede producir problemas en la córnea que afectan la visión.
- Herpes simple: Generalmente unilateral con vesículas en los párpados y que si repite puede producir alteración de la córnea.
- Varicela zóster: Presenta un sarpullido cutáneo doloroso al que sigue un dermatoma (zona de un nervio); puede causar inflamación en múltiples tejidos oculares y anestesia corneal tardía.
- Otras conjuntivitis virales: Incluye el molusco contagioso (lesiones umbilicadas en el borde palpebral), sarampión (queratitis epitelial y manchas de Koplik), Zika (conjuntivitis no purulenta) y COVID-19 (inyección conjuntival y folículos).
- Conjuntivitis Bacteriana. Los recién nacidos pueden ser infectados por la bacteria en el parto. Esta afección se denomina oftalmia neonatal y se debe tratar inmediatamente para preservar la visión del bebé. En general las causas bacterianas de conjuntivitis son:
- No gonocócica: Presenta inyección bulbar y secreción purulenta o mucopurulenta. En adultos suele ser autolimitada, pero en niños puede asociarse con otitis media.
- Gonocócica: Cuadro muy rápido con hinchazón del párpado y abundante secreción purulenta. Es una amenaza para la visión por el riesgo de perforación corneal rápida.
- Clamidia (Inclusión y Tracoma): La forma de inclusión suele ser crónica con folículos en la conjuntiva bulbar y tarsal. El tracoma es la principal causa infecciosa de ceguera en el mundo, causada por reinfecciones repetidas que llevan a cicatrización y triquiasis.
- Conjuntivitis virales: Son las causas infecciosas más frecuentes.
- Conjuntivitis no infecciosas
- Conjuntivitis Alérgica
- Estacional/Perenne: Sus factores de riesgo incluyen alérgenos ambientales (pastos, pólenes), climas cálidos con baja humedad y exposición a la contaminación del aire o mascotas. Su curso es recurrente, asociado frecuentemente con rinitis alérgica y ojo seco, y rara vez deja secuelas locales.
- Vernal
- Atópica
- Conjuntivitis por causas mecánicas, irritativas y tóxicas
- Queratoconjuntivitis límbica superior: Se caracteriza por inflamación, laxitud y queratinización de la conjuntiva bulbar superior. Está frecuentemente asociada con trastornos tiroideos (20-65% de los casos) y es más común en mujeres. Sus secuelas incluyen alteraciones de la córnea y otras partes del ojo que disminuyen la visión.
- Blefaroconjuntivitis: Afecta los márgenes de los párpados y puede ser anterior (estafilocócica o por demodex) o posterior (disfunción de las glándulas de Meibomio). Es un proceso crónico con exacerbaciones que puede causar neovascularización, ulceración y cicatrización corneal.
- Relacionada con lentes de contacto: Presenta desde inyección conjuntival leve hasta graves alteraciones de la córnea y otras estructuras del ojo. Ocurre por irritación mecánica, falta crónica de oxígeno (hipoxia) o reacción a los conservantes de las soluciones con las que se limpian los lentes.
- Conjuntivitis papilar gigante: Se distingue por papilas de gran tamaño en la conjuntiva tarsal superior, a menudo localizadas sobre el área de irritación (lentes de contacto, suturas expuestas o prótesis). Puede derivar en ptosis (caída del párpado) y cicatrización anormal.
- Síndrome de párpado laxo (Floppy Eyelid): Se observa un párpado superior que se evierte fácilmente, laxitud horizontal e irritación crónica. Está fuertemente asociado con la obesidad, la apnea del sueño y el queratocono.
- Síndrome de fórnix gigante: Típico en mujeres ancianas con ptosis (párpado caído), donde se acumula material mucopurulento en un fórnix superior agrandado. Puede causar conjuntivitis crónica recurrente y perforación corneal
- Inducida por medicamentos o conservantes: Presenta inyección conjuntival y folículos, a menudo por el uso crónico de gotas para el glaucoma o antivirales.
- Enfermedades inmunológicas y neoplásicas
- Penfigoide de membranas mucosas oculares: Enfermedad crónica y progresiva más común en mujeres mayores de 60 años y que puede llevar a la ceguera por queratinización de la superficie ocular.
- Enfermedad de injerto contra huésped: Ocurre tras trasplantes de células madre alogénicas. Se manifiesta con inyección conjuntival y ojo seco severo.
- Síndrome de Stevens-Johnson: Reacción mucocutánea aguda grave tras el uso de medicamentos o infecciones. Causa cicatrización conjuntival severa, pérdida de células caliciformes y deficiencia severa de lágrimas.
- Vasculitis: Incluye condiciones como la sarcoidosis o la granulomatosis con poliangeítis, que pueden presentarse con nódulos conjuntivales, granulomas y afectación de múltiples órganos.
- Neoplasias (Carcinoma sebáceo y escamoso): El carcinoma sebáceo suele ser unilateral y puede imitar un chalazión recurrente o una blefaroconjuntivitis crónica. El carcinoma escamoso se asocia con el virus del papiloma humano (VPH) y la exposición a luz UV, presentándose como nódulos gelatinosos o leucoplásicos.
- Otras formas de conjuntivitis
- Síndrome oculoglandular de Parinaud: Conjuntivitis granulomatosa unilateral asociada a ganglios regionales inflamados, causada frecuentemente por la enfermedad por arañazo de gato.
- Lignosa: Conjuntivitis membranosa crónica rara debida a una deficiencia de plasminógeno, que genera membranas gruesas y "leñosas" en la conjuntiva tarsal.
- Facticia y por "pesca de moco": Lesiones autoinfligidas por trauma mecánico o manipulación repetida de la conjuntiva para retirar moco, lo que crea un ciclo crónico de inflamación.
- Conjuntivitis Alérgica
¿Cuál es el tratamiento recomendado en caso de conjuntivitis?
El tratamiento de la conjuntivitis depende de la causa que la produzca:
- Alérgica: Puede responder al tratamiento de las alergias o puede desaparecer por sí sola al eliminar el alérgeno causante. Este tipo de conjuntivitis también se puede aliviar con la aplicación de compresas frías, colirios con antihistamínicos, estabilizadores de mastocitos o con esteroides en periodos cortos.
- Bacteriana: Suele ser autolimitada en adultos, aunque los antibióticos pueden acelerar la recuperación. La conjuntivitis gonocócica es una emergencia que requiere tratamiento sistémico inmediato para evitar la pérdida visual.
- Viral: No existe un tratamiento erradicador probado para el adenovirus; el manejo es principalmente sintomático y suele desaparecer por sí sola en unos días.
En cuanto a las recomendaciones generales están:
- Prevención de contagios: La conjuntivitis viral por adenovirus es altamente contagiosa. Se recomienda el lavado frecuente de manos y evitar compartir toallas o almohadas durante el periodo de contagio (generalmente de 10 a 14 días)
- Desinfección de equipos: Para evitar brotes en clínicas, los tonómetros deben desinfectarse con una solución de lejía diluida (hipoclorito de sodio) al 1:10. El uso de alcohol isopropílico al 70% ya no se recomienda para este fin.
- Uso de medicamentos: Se debe evitar el uso indiscriminado de antibióticos tópicos, ya que no son efectivos contra virus. Los corticoesteroides tópicos pueden ser útiles en casos alérgicos graves, pero deben usarse con precaución debido al riesgo de glaucoma y cataratas.
El pronóstico de las conjuntivitis es generalmente bueno con el tratamiento adecuado.




Dr. Ignacio Antépara Ercoreca
Especialista en Alergología por la Universidad de Navarra y licenciado en Medicina y Cirugía por la Universidad del País Vasco.
Autor originalDra. Yolanda Patricia Gómez González
Especialista en Medicina general y licenciada en medicina por la universidad nacional de Colombia.
Revisor clínico