¿Qué es el glaucoma?
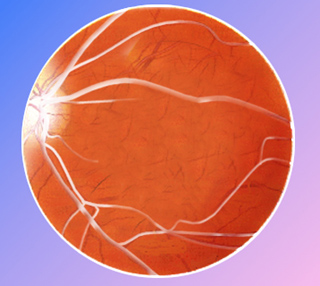
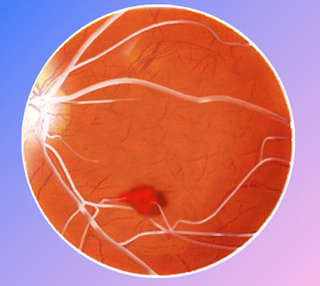
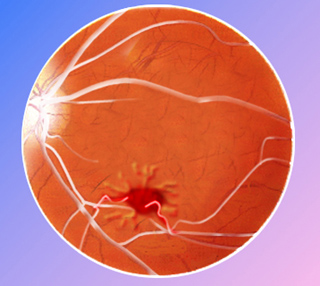
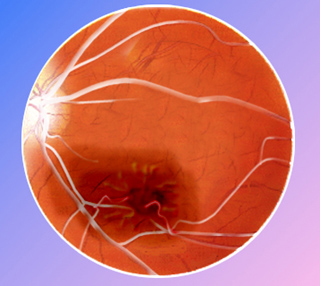
El glaucoma o tensión ocular es un aumento de la presión intraocular, por falta de drenaje del humor acuoso, que produce lesiones en el nervio óptico con problemas en la visión y si no se corrige a tiempo ceguera. Si no se detecta a tiempo, este aumento de presión puede afectar al nervio óptico produciendo un deterioro progresivo del campo visual y una disminución de la visión.
La tensión normal del ojo es de 12 a 22 mm de mercurio.
El aumento de la presión intraocular ocurre cuando el humor acuoso no fluye correctamente hacia afuera y hacia adentro del ojo. Esta obstrucción produce un aumento de este líquido en el interior del ojo con aumento de la presión intraocular y sobre el nervio óptico. Sin embargo, hay personas que presentan lesiones del nervio óptico tipo glaucoma sin tener aumentada la tensión intraocular, y hay personas con tensión intraocular elevada sin lesiones del nervio óptico.
Drenaje normal
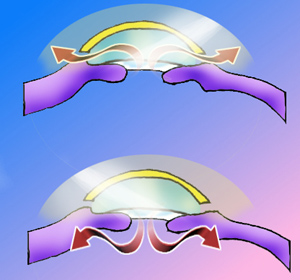
FORMAS DE PRESENTACIÓN
- Glaucoma de ángulo abierto, en este tipo de glaucoma el líquido acuoso que fluye a través de la pupila hacia la cámara anterior no lo puede hacer. Se produce el aumento de la tensión intraocular y la lesión del nervio óptico.

- Glaucoma de ángulo cerrado, se cierra el paso del líquido entre el iris y la cornea lo que produce un aumento de tensión brusco, lo cual es urgente por la lesión del nervio óptico que es inmediata. En este tipo de cuadro agudo aparecen síntomas asociados de nauseas vómitos, luces en forma de arco iris y dolor en los ojos.

- Puede haber una forma subaguda de glaucoma de ángulo cerrado.
La forma de glaucoma con lesión de nervio óptico con tensión intraocular normal es muy rara, como lo son también las formas infantiles y congénitas. Suele haber una historia familiar de glaucoma y ser personas de edad avanzada.
¿Cuáles son los síntomas del glaucoma?
Los síntomas más característicos de un glaucoma son:
- Visión de moscas volantes o centelleantes
- Perdida de visión lateral o periférica
- Dolor en el ojo
- Cefalea
- Visión borrosa
- Visión de halos tipo arco iris
- Nauseas y vómitos
- Ceguera
¿Cómo se puede detectar?
La historia clínica y los síntomas deben de ser sugerentes de glaucoma. Luego se realizan otras exploraciones:
- La medida de la tensión intraocular mediante un tonómetro se realiza mediante anestesia local.
- La gonioscopia, es una inspección del ángulo de drenaje mediante unas lentes.
- La oftalmoscopia se realiza tras la aplicación de unas gotas para dilatar la pupila, el oculista podrá observar el nervio óptico y sus posibles alteraciones.
- La campimetria se realiza para comprobar las posibles pérdidas visuales periféricas.
La tensión ocular debe ser comprobada:
- Cada 3-5 años en personas mayores de 39 años
- Cada 1-2 años en personas mayores de 50 años o familiares de glaucoma o en personas que toman esteroides.
¿Cuál es el tratamiento recomendado?
En el glaucoma de ángulo abierto se utilizan medicamentos que disminuyen la presión intraocular.
Los medicamentos en colirios de aplicación directa en el ojo son:
- Los mióticos (pilocarpina) o epinefrina o medicamentos derivados de ellos. Su función es mejorar el paso de liquido entre las cámaras del ojo.
- Los betabloqueantes y los inhibidores de la anhidrasa carbónica que disminuyen la cantidad de líquido producido.
- A veces se utilizan medicamentos vía oral, inhibidores de la anhidrasa carbónica, para que la diminución del líquido sea más constante.
Se pueden utilizar uno u otro medicamentos o asociados según el caso.
En el glaucoma de ángulo cerrado el cuadro es más agudo por ello precisamos de un tratamiento inmediato para disminuir la tensión ocular. Se utilizan soluciones hiperosmóticas en inyección o por boca, mediante esta solución podemos controlar la tensión unas horas pero luego debemos pasar a otros tratamientos de mantenimiento (mióticos, betabloqueantes, inhibidores de la anhidrasa carbónica).
Los casos rebeldes que no mejoran con tratamiento médico deben de ser tratados con cirugía.
- Cirugía con láser, se realiza una trabeculoplastia, que mejora el drenaje del líquido entre cámaras. Se puede realizar con anestesia local en menos de una hora.
- La iridotomía se realiza para tratar el glaucoma de ángulo cerrado, en esta operación se extrae parte del iris.
Ambas operaciones no tiene gran riesgo y la recuperación es en 1 ó 2 días.
Cuando el cuadro de tensión intraocular es muy intenso y no se controla se realizan incisiones en la esclera ( çpequeños agujeros de drenaje).
Esta intervención se realiza bajo sedación y anestesia local, en régimen ambulatorio. La recuperación es rápida, se recomienda no mojarse ni lavarse durante 2 días. También debe evitarse la realización de deporte o ejercicios violentos en unos días.
¿Qué complicaciones pueden aparecer?
- Las de cualquier cirugía más las específicas de esta
- Infección
- Hemorragia
- Cambios imprevistos en la tensión intraocular
- Pérdida de visión





Dr. Ignacio Antépara Ercoreca
Especialista en Alergología por la Universidad de Navarra y licenciado en Medicina y Cirugía por la Universidad del País Vasco.
Autor original