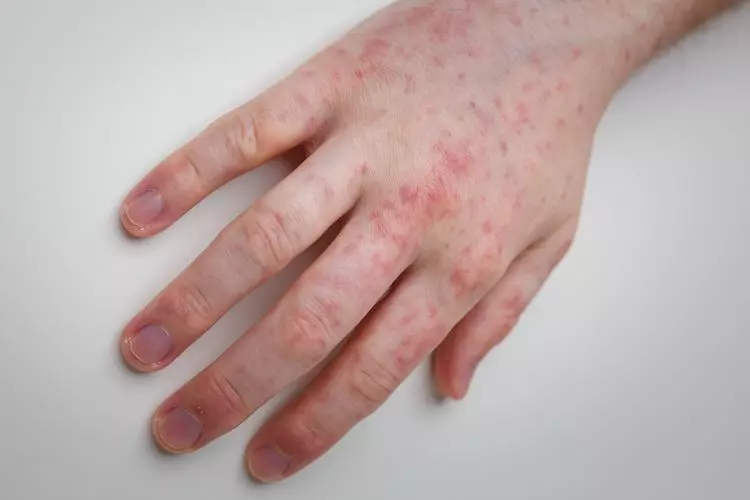
¿Qué es la dermatitis irritativa de contacto?
La dermatitis irritativa es una inflamación de la piel, casi siempre de las manos, causada por el contacto directo con una sustancia irritante, que varía en el mismo individuo con el tiempo y dependiendo del irritante y la frecuencia de su exposición.
Este tipo de dermatitis es la que se presenta con mayor frecuencia (70 a 80%) en las enfermedades ocupacionales de la piel, es decir aquellas ocasionadas por exposición a ciertas sustancias en el lugar de trabajo.
¿Cuál es la causa que lo provoca?
La dermatitis irritativa de contacto es un poco diferente de la dermatitis alérgica de contacto porque no depende de que la persona sufra de problemas inmunitarios, sino de la sustancia que irrita la piel y de la sensibilidad individual.
Las sustancias que con mayor frecuencia producen la dermatitis irritativa de contacto son los guantes de caucho, materiales alcalinos como los jabones y otros productos de aseo, la humedad constante, los acrílicos, las resinas, los disolventes y el níquel.
¿Cuáles son los síntomas de la dermatitis irritativa de contacto?
Los síntomas de la dermatitis irritativa de contacto varían dependiendo de varios factores:
- Tipo de sustancia: no es lo mismo un ácido que un álcali, un metal o un limpiador, etc.
- Temperatura y humedad del ambiente: hay sustancias que producen mayor daño en clima frío y seco y otras que producen menos problemas.
- Factores relacionados con el contacto: existen diferentes síntomas dependiendo de la cantidad de sustancia con la que se tenga contacto, el tiempo que dure ese contacto, si existe repetición en la irritación o si hay oclusión por ejemplo con guantes, zapatos, etc. en la zona de contacto.
- Factores predisponentes de la persona como:
- Edad: los lactantes y los ancianos tienen pieles más susceptibles al daño.
- Enfermedad previa en la piel: en especial las personas con dermatitis atópica pueden presentar peores lesiones.
- Sitio anatómico: las manos y la cara son los sitios con mayor riesgo de entrar en contacto con la sustancia irritativa.
- Tener un trabajo en el que tenga que lavarse las manos o las tenga sumergidas en agua por largos periodos: esto disminuye las defensas naturales de la piel.
La piel de las manos, sobre todo las palmas y los espacios interdigitales, suele presentar:
- Enrojecimiento o inflamación de la piel en el área expuesta.
- Lesiones que pueden ser de cualquier tipo: enrojecimiento, erupción, pápulas, vesículas y ampollas, además de exudado y formación de costras, con pérdida de la textura normal de la piel apareciendo como carne viva o engrosada.
- Picor o quemazón de la piel en áreas expuestas.
- Aumento de la sensibilidad de la piel en el área expuesta.
- En las lesiones crónicas se pueden presentar cambios importantes como descamación, engrosamiento, fisuras y llegar a producirse incluso úlceras de difícil curación.
- Aumento o disminución de la pigmentación en las zonas afectadas con el tiempo.
¿Cómo se puede diagnosticar?
La historia clínica debe descartar la presencia de otras dermatitis, principalmente de la dermatitis alérgica causada por alérgenos habituales.
Se puede realizar un test del parche que se realiza con los alérgenos más comunes causantes de esta enfermedad alérgica (níquel, cromo, perfumes, cosméticos, colorantes negros, gomas, colofonia, y otros productos profesionales relacionados con la profesión del paciente).
La presencia de contactos habituales con irritantes primarios, ácidos, materiales alcalinos como los jabones, detergentes, disolventes y otros químicos, así como el reiterado lavado de las manos es frecuente que aparezca en un interrogatorio del historial clínico en la dermatitis del ama de casa.
¿Cuál es el tratamiento recomendado?
Algunas personas presentan una curación espontánea como si la piel se “acostumbrara” al agente irritante.
En caso de que esto no ocurra, el tratamiento inicial consiste en ofrecer medidas cosméticas para recuperar el manto ácido de la piel y un tratamiento antinflamatorio con cremas de cortisona a corto plazo.
Lo más importante es evitar el contacto con los irritantes primarios de varias formas: sustituirlos por otras sustancias, usar protección adecuada dependiendo del caso y mejorar las condiciones de la piel.






Dr. Ignacio Antépara Ercoreca
Especialista en Alergología por la Universidad de Navarra y licenciado en Medicina y Cirugía por la Universidad del País Vasco.
Autor originalDra. Yolanda Patricia Gómez González
Especialista en Medicina general y licenciada en medicina por la universidad nacional de Colombia.
Revisor clínico