¿Qué es el glaucoma?
El glaucoma es un aumento de la presión intraocular que produce lesiones en el nervio óptico con problemas en la visión y, si no se corrige a tiempo, ceguera.
El ojo produce constantemente humor acuoso que debe drenarse por el "ángulo de drenaje". Si este ángulo no funciona correctamente o se bloquea, el fluido se acumula.
El aumento de la presión intraocular ocurre cuando el humor acuoso no fluye correctamente hacia afuera y hacia adentro del ojo.
Esta obstrucción produce un aumento de este líquido en el interior del ojo con aumento de la presión intraocular que hace que las fibras del nervio óptico mueran y se creen puntos ciegos en la visión.
Por ello, si no se detecta a tiempo, este aumento de presión puede afectar al nervio óptico produciendo un deterioro progresivo del campo visual y una disminución de la visión.
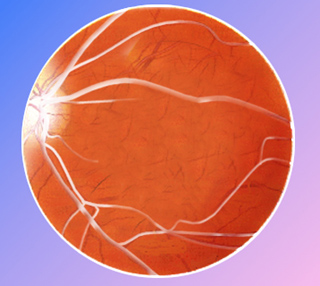
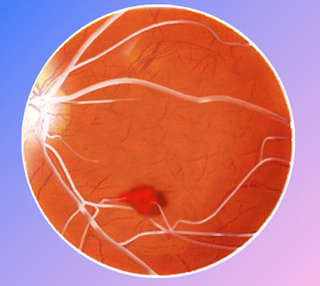
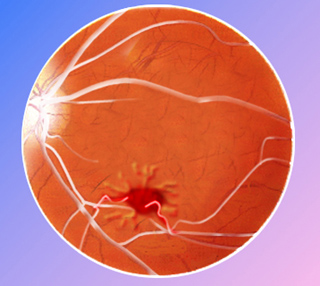
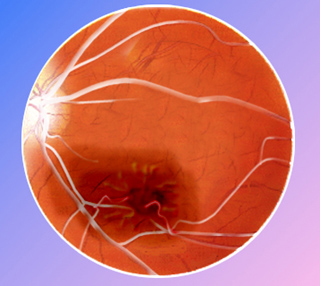
Figura 1: Evolución del glaucoma
La tensión normal del ojo es de 12 a 22 mm de mercurio.
Sin embargo, hay personas que presentan lesiones del nervio óptico tipo glaucoma sin tener aumentada la tensión intraocular, y hay personas con tensión intraocular elevada sin lesiones del nervio óptico.
¿Qué tipos de glaucoma existen?
Existen varios tipos de glaucoma:
- Glaucoma de ángulo abierto, en este tipo de glaucoma el líquido acuoso que fluye a través de la pupila hacia la cámara anterior no lo puede hacer. Se produce el aumento de la tensión intraocular y la lesión del nervio óptico. Es el más común y se desarrolla gradualmente sin dolor ni cambios iniciales en la visión.
- Glaucoma de ángulo cerrado, se cierra el paso del líquido entre el iris y la córnea lo que produce un aumento de tensión brusco, lo cual es urgente por la lesión del nervio óptico que es inmediata. En este tipo de cuadro agudo aparecen síntomas asociados de náuseas, vómitos, luces en forma de arco iris y dolor en los ojos. Puede haber una forma subaguda de glaucoma de ángulo cerrado.
- Otros: incluye el glaucoma de tensión normal (daño con presión normal), hipertensión ocular (presión alta sin daño aún) y glaucoma pigmentario. La forma de glaucoma con lesión de nervio óptico con tensión intraocular normal es muy rara, como lo son también las formas infantiles y congénitas.
¿Cuáles son los factores de riesgo para sufrir de glaucoma?
El mayor riesgo de presentar glaucoma se da en los siguientes casos:
- Historia familiar de glaucoma
- Presión ocular alta
- Edad mayor de 60 años (especialmente africanos, hispanos o asiáticos)
- Diabetes
- Miopía o hipermetropía
- Uso prolongado de esteroides.
¿Cuáles son los síntomas del glaucoma?
Los síntomas más característicos de un glaucoma son:
- Visión de moscas volantes o centelleantes
- Perdida de visión lateral o periférica
- Dolor en el ojo
- Cefalea
- Visión borrosa
- Visión de halos tipo arco iris
- Náuseas y vómitos
- Ceguera
¿Cómo se puede detectar?
El glaucoma primario de ángulo abierto no produce síntomas hasta fases muy avanzadas, por lo que el diagnóstico precoz depende de revisiones oftalmológicas periódicas, especialmente si existen factores de riesgo (edad >40-50 años, antecedentes familiares, miopía alta, raza negra o asiática).
El glaucoma de ángulo cerrado agudo sí presenta síntomas evidentes (dolor ocular intenso, visión borrosa, náuseas).
El diagnóstico no se basa en una sola prueba, sino en la combinación de varias exploraciones:
- Tonometría: Medida de la presión intraocular (PIO). Puede hacerse con un tonómetro de aire (sin contacto) o con el tonómetro de aplanación de Goldmann (estándar de oro, que requiere una gota de anestésico y un colorante).
- Paquimetría: Medición del grosor de la córnea mediante ultrasonidos. Es esencial para interpretar correctamente el valor de la PIO, ya que el grosor de la córnea afecta a la medición.
- Oftalmoscopia o examen del fondo de ojo: El oftalmólogo examina el nervio óptico en busca de signos de daño característico (excavación aumentada, adelgazamiento del anillo neural, hemorragias). Para una evaluación óptima, suelen usarse gotas midriáticas para dilatar la pupila.
- Gonioscopia: Inspección del ángulo de drenaje (donde se encuentra la malla trabecular) mediante lentes especiales. Permite clasificar el glaucoma en ángulo abierto o cerrado y evaluar otras estructuras del ángulo.
- Campimetría computerizada (o perímetro): Evalúa el campo visual. Detecta las pérdidas de visión periférica que produce el glaucoma cuando ya ha dañado fibras del nervio óptico.
- Tomografía de Coherencia Óptica (OCT) del nervio óptico: Prueba de imagen clave. Proporciona un mapa y medidas cuantitativas del grosor de las fibras nerviosas de la retina y de la cabeza del nervio óptico, permitiendo detectar daños muy incipientes y hacer un seguimiento preciso de la evolución.
Frecuencia recomendada de revisiones:
- Población general sin factores de riesgo: A partir de los 40-50 años, una revisión cada 2-3 años.
- Personas con factores de riesgo (antecedentes familiares directos de glaucoma, miopía alta, diabetes, etc.): Deben comenzar las revisiones antes de los 40 años y con una frecuencia anual o según indique el oftalmólogo.
- Pacientes ya diagnosticados: El seguimiento es individualizado según la severidad, pero suele ser cada 3 o 6 meses dependiendo de la gravedad y control de la enfermedad.
¿Cuál es el tratamiento recomendado?
En el glaucoma de ángulo abierto se utilizan medicamentos que disminuyen la presión intraocular para detener o ralentizar el daño al nervio óptico.
Los medicamentos en colirios de aplicación directa en el ojo son:
- Análogos de Prostaglandinas (Latanoprost, Bimatoprost, etc.): Son el tratamiento tópico de primera elección en la mayoría de los casos por su gran eficacia y dosificación única diaria.
- Otras opciones son betabloqueantes, inhibidores de la anhidrasa carbónica tópicos, y agonistas alfa-2.
- A menudo se usan combinaciones de dos fármacos en un solo frasco.
- En casos que no responden adecuadamente a tratamiento tópico, pueden añadirse inhibidores de la anhidrasa carbónica orales (acetazolamida) como terapia complementaria.
En el glaucoma de ángulo cerrado el cuadro es más agudo por ello precisamos de un tratamiento inmediato para disminuir la tensión ocular.
- Emergencia (Ataque Agudo): Requiere tratamiento inmediato en un hospital con medicamentos intravenosos (como manitol) u orales (como acetazolamida) y colirios hipotensores potentes. Luego, se realiza una iridotomía periférica con láser (LPI) en ambos ojos (también en el no afectado) para prevenir nuevos episodios.
- Forma Crónica: Se trata similar al de ángulo abierto, pero casi siempre requiriendo una LPI profiláctica.
Cuando el tratamiento con colirios no es suficiente, no es bien tolerado o el paciente lo prefiere, existen opciones quirúrgicas y con láser:
- Trabeculoplastia láser (SLT o ALT): Procedimiento con láser que mejora el drenaje del humor acuoso a través de la malla trabecular hacia el canal de Schlemm. Se realiza de forma ambulatoria con anestesia tópica.
- Iridotomía láser periférica: Indicada principalmente para glaucoma de ángulo cerrado. Se crea un pequeño orificio en el iris con láser para permitir el flujo del humor acuoso. Es un procedimiento rápido y ambulatorio.
- Trabeculectomía: Cirugía que crea una nueva vía de drenaje en la esclera para que el humor acuoso salga del ojo. Se realiza cuando otros tratamientos no son efectivos. Postoperatorio largo con cuidados.
- Dispositivos de drenaje (válvulas o implantes): Se colocan pequeños tubos que facilitan el drenaje del líquido intraocular. Indicados en casos complejos o refractarios. Para casos complejos.
- Cirugías Mínimamente Invasivas (MIGS): Nuevas técnicas con menor riesgo y recuperación más rápida como el iStent o trabeculotomía interna. Ideales para casos leves-moderados.
¿Qué complicaciones pueden aparecer?
- Las de cualquier cirugía más las específicas de esta
- Infección
- Hemorragia
- Cambios imprevistos en la tensión intraocular
- Pérdida de visión





Dr. Ignacio Antépara Ercoreca
Especialista en Alergología por la Universidad de Navarra y licenciado en Medicina y Cirugía por la Universidad del País Vasco.
Autor originalDra. Yolanda Patricia Gómez González
Especialista en Medicina general y licenciada en medicina por la universidad nacional de Colombia.
Revisor clínico