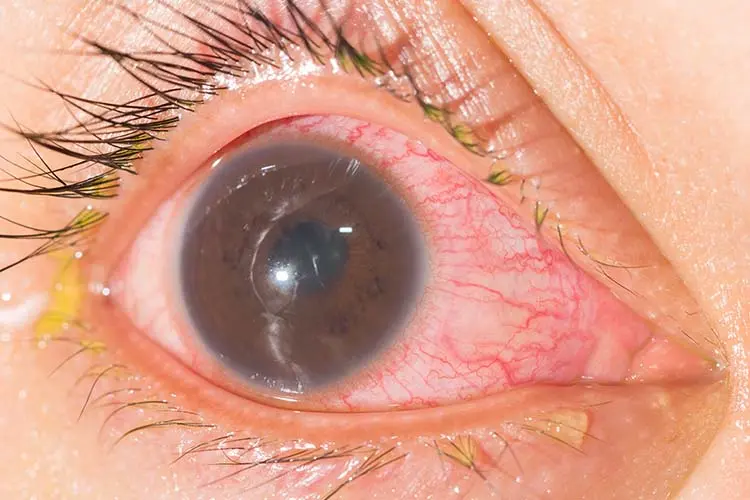
¿Qué es la uveítis?
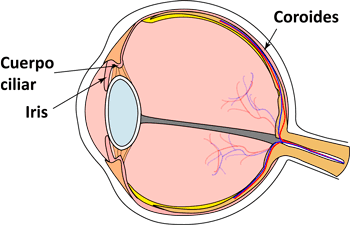
La uveítis es la inflamación de la úvea, parte del ojo dividida en la úvea anterior (formada por el iris y los cuerpos ciliares) y la úvea posterior (formada por la coroides).
La úvea es la capa intermedia del globo ocular, situada entre la esclerótica (más externa) y la retina (más interna).
Es una causa importante de pérdida de visión, por lo que su diagnóstico y tratamiento precoces son esenciales.
¿Qué tipos existen?
La clasificación principal se basa en la localización anatómica:
- Uveítis anterior: Está inflamada la úvea anterior. Se denomina iritis si afecta al iris y iridociclitis si afecta al iris y a los cuerpos ciliares.
- Uveítis posterior: Se denomina también coroiditis por afectar a la coroides. Si además de la coroides afecta a la retina se denomina coriorretinitis
- Uveítis intermedia: Se denomina también pars planitis si afecta a una parte posterior del cuerpo ciliar llamada pars plana.
- Panuveítis: Inflamación que afecta a todas las estructuras de la úvea (anterior, intermedia y posterior).
Además existen dos formas de aparición de uveítis:
- Aguda: Inflamaciones bruscas de pocos días. Son habituales en la uveítis anterior
- Crónica o persistente: La inflamación puede durar meses o años. Es la forma habitual de la uveítis posterior
¿Cuál es la causa que lo provoca?
La uveítis puede ser idiopática (sin causa aparente) o ser causada por otras enfermedades. En aproximadamente la mitad de los casos es idiopática (sin causa identificable).
Su aparición es más frecuente entre los 20 y 45 años.
La uveítis anterior suele ser unilateral (sólo aparece en un ojo) y aparece en personas que padecen
- Enfermedad de Crohn
- Espondilitis anquilosante
- Artritis reactiva
- Artritis reumatoide
- Artritis idiopática juvenil
En cuanto a la uveítis posterior puede aparecer de tres formas diferentes:
- Asociada a enfermedades sistémicas:
- Sarcoidosis
- Síndrome de Vogt-Koyanagi-Harada
- Enfermedad de Behçet
- No asociada a enfermedades sistémicas:
- Oftalmia simpática
- Vasculitis de retina
- Por causas infecciosas:
- Coriorretinitis por citomegalovirus
- Coriorretinitis por toxoplasma
- Uveitis posterior herpética producida por el virus del herpes
La uveítis intermedia (pars planitis) puede estar relacionada con:
¿Cuáles son los síntomas de la uveítis?
Los síntomas varían dependiendo del tipo de uveítis que se padezca:
- Uveítis anterior:
- Ojos rojos
- Dolor ocular
- Fotofobia
- Visión borrosa
- Lagrimeo
- Dificultad para la acomodación
- Uveítis posterior:
- No produce enrojecimiento de los ojos o si lo produce es muy leve
- Moscas volantes (miodesopsias)
- Disminución de la agudeza visual
- Uveítis intermedia:
- Moscas volantes (miodesopsias)
¿Cómo se puede detectar?
El diagnóstico lo realiza un oftalmólogo mediante:
- Exploración con lámpara de hendidura: Para ver signos de inflamación en cámara anterior (células, turbidez) o vítreo.
- Fondo de ojo (oftalmoscopia): Fundamental para evaluar retina y coroides.
- Pruebas complementarias: Con frecuencia son necesarias para buscar una causa sistémica: analítica sanguínea (incluidos marcadores como HLA-B27), radiografías, pruebas de imagen ocular (OCT, angiografía), y a veces análisis de líquido intraocular (punción de cámara anterior).
¿Cuál es el tratamiento recomendado?
El objetivo es suprimir la inflamación, aliviar los síntomas, prevenir las complicaciones (cataratas, glaucoma, edema macular, sinequias) y preservar la visión. El tratamiento depende de la causa, localización y gravedad.
La uveítis anterior aguda se puede tratar usando:
- Corticoides tópicos (colirios) en dosis frecuentes para reducir la inflamación.
- Midriáticos/Ciclopléjicos (colirios que dilatan la pupila): Para aliviar el dolor, prevenir sinequias y relajar el músculo ciliar.
La uveítis posterior, intermedia o anterior grave/crónica se puede tratar usando:
- Corticoides sistémicos (vía oral o intravenosa), a menudo como primera línea.
- Inmunosupresores/Modificadores de la enfermedad: Metotrexato, Azatioprina, Micofenolato, Ciclosporina, Tacrolimus. Se usan como "ahorradores de corticoides" en tratamientos prolongados.
- Agentes Biológicos: Antagonistas del TNF-alfa (Adalimumab, Infliximab) son hoy el estándar para uveítis no infecciosas graves y recurrentes que no responden a lo anterior.
- Inyecciones locales: De corticoide (periocular o intravítreo) o de implantes de liberación prolongada.
La uveítis infecciosa requiere tratamiento antimicrobiano específico (antibióticos, antivirales, antiparasitarios) además del control de la inflamación.





Dr. Ignacio Antépara Ercoreca
Especialista en Alergología por la Universidad de Navarra y licenciado en Medicina y Cirugía por la Universidad del País Vasco.
Autor original