¿Qué es la sarcoidosis?
La sarcoidosis es una enfermedad inflamatoria caracterizada por la presencia de nódulos inflamatorios (granulomas) en diferentes órganos del cuerpo.
Un granuloma es una masa de células que se forma cuando el sistema inmune trata de aislar sustancias extrañas que no ha sido capaz de eliminar.
La sarcoidosis puede afectar a casi todos los órganos del cuerpo. Tiene incidencia fundamentalmente en el pulmón y los ganglios linfáticos, aunque también puede afectar a otras partes del cuerpo como la piel, los ojos, el hígado, los riñones, el sistema nervioso, etc.
La sarcoidosis técnicamente se define como una enfermedad granulomatosa sistémica de carácter autoinmune y causas desconocidas.
Aunque es una enfermedad benigna, si los nódulos aparecen en zonas críticas de los órganos, puede alterar su correcto funcionamiento y afectar gravemente la vida del paciente.
¿Cuál es la causa que lo provoca?
La sarcoidosis es una enfermedad de origen desconocido, aunque se especula con su origen autoinmune porque los granulomas están formados principalmente por células del sistema inmunitario (macrófagos y linfocitos).
Se cree también que la activación de la respuesta inmunitaria está relacionada con factores ambientales y puede deberse a la exposición a alguna sustancia tóxica o infecciosa.
Además, parece tener cierto componente genético ya que suele ocurrir con más frecuencia en grupos familiares.
¿Qué incidencia tiene?
La incidencia de la enfermedad es muy variable dependiendo del país sin que se sepa muy bien el motivo.
Se estima una prevalencia de 5 a 40 casos por cada 100.000 habitantes al año.
Tiene una incidencia ligeramente mayor en mujeres que en hombres y la edad media del diagnóstico está entre los 20 y 40 años con un segundo pico de incidencia a partir de los 60 años en mujeres.
¿Cuáles son los síntomas de la sarcoidosis?
En ocasiones la sarcoidosis puede pasar inadvertida sin ningún síntoma asociado. La mayoría de los casos, no obstante, suelen comenzar con síntomas inespecíficos como:
- Debilidad
- Tos seca
- Dolor en el esternón
- Dificultad para respirar al hacer ejercicio
- Fiebre
- Pérdida de apetito y pérdida de peso
Como se ha indicado previamente puede verse afectado cualquier parte del cuerpo, aunque los principales signos característicos suelen ser:
- Afectación pulmonar: Es muy frecuente. Está presente en más del 90% de los casos. Se puede presentar como tos seca persistente, dificultad respiratoria (disnea) ante esfuerzos, derrame pleural, etc.
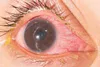
- Problemas oculares: Está presente en el 25-50% de los casos. Alteraciones en la agudeza visual, enrojecimiento y lagrimeo de los ojos o fotofobia debido en numerosas ocasiones a uveítis anterior.
- Lesiones en la piel: En forma de pequeñas elevaciones rojizas y duras que pueden aparecer en la cara o en las articulaciones. El eritema nodoso es una manifestación frecuente de la enfermedad. El lupus pernio es menos frecuente pero muy característico de la sarcoidosis.
- Hepatomegalia: Hígado aumentado de tamaño y doloroso a la palpación.
- Artralgia y Artritis: Dolor e Inflamación de las articulaciones.
- Adenopatías: Ganglios linfáticos aumentados de tamaño (axilas, ingles, etc.)
- Piedras en el riñón: Por alteraciones del metabolismo del calcio.
- Problemas cardiacos: Arritmias, pericarditis o insuficiencia cardiaca.
- Trastornos neurológicos: Pérdida de audición, meningitis, convulsiones, desordenes psiquiátricos, etc.
¿Cómo se puede detectar?
Una vez se sospecha de la posible presencia de la enfermedad se puede confirmar por:
- Radiología de tórax, TAC, broncoscopia y otras pruebas diagnósticas con resultados anormales que apunten a una posible sarcoidosis.
- Mediante la realización de una biopsia de los granulomas.
En el pasado se solía confundir esta enfermedad con la tuberculosis debido a que los focos se encuentran frecuentemente en los pulmones y guardan cierto parecido con los focos de infección de la tuberculosis.
¿Cuál es el tratamiento recomendado?
El tratamiento se basa en la administración de corticosteroides durante 1 o 2 años, que ralentizan el curso de la enfermedad e incluso pueden hacer que desaparezca, aunque algunos autores sostienen que la enfermedad desaparece sola, no por los corticosteroides. Por ello, debe valorarse muy cuidadosamente su indicación y deben reservarse los corticosteroides para casos de enfermedad grave. Los corticosteroides pueden producir como efecto secundario un aumento de peso.
Si no hay mejoría se pueden precisar fármacos que deprimen al sistema inmune (fármacos inmunosupresores) y disminuyen la agresividad de la enfermedad, pero como efecto secundario aumentan la susceptibilidad a sufrir infecciones (por ej. tuberculosis) y tumores por el descenso de inmunidad.
Si la afectación pulmonar continúa, en casos muy contados puede ser necesario llegar a medidas más agresivas, como puede ser el trasplante de pulmón.
¿Cuál es el pronóstico de la enfermedad?
El pronóstico de la enfermedad es bueno. Pese a que su evolución es muy variable, en general, el 60% o 70% de los pacientes se curan en un periodo de uno o dos años sin secuelas.
En el 20 o 30% de los casos pueden quedar algunas secuelas como un daño permanente en los pulmones.
Solamente en el 15 o 20% de los casos se llega a desarrollar una forma crónica y recurrente de la enfermedad.
La muerte directa por esta enfermedad se sitúa entre un 1-10 % de los casos, siendo la causa de mortalidad que más frecuentemente se presenta, la insuficiencia respiratoria y las hemoptisis (sangrados al toser) masivas o recurrentes.





Dr. Ignacio Antépara Ercoreca
Especialista en Alergología por la Universidad de Navarra y licenciado en Medicina y Cirugía por la Universidad del País Vasco.
Autor original