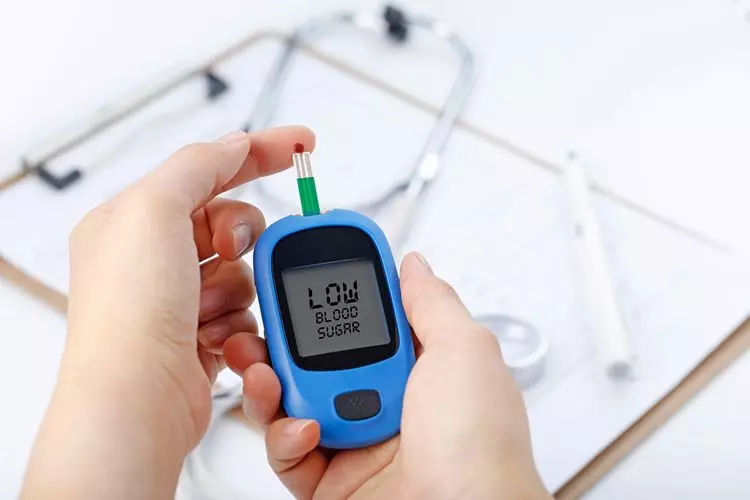
¿Qué es la hipoglucemia?
Se denomina hipoglucemia a la situación en la que la concentración de glucosa en sangre es más baja de lo normal.
Se desarrolla más frecuentemente en gente que se está administrando insulina o medicamentos hipoglucemiantes para tratar una diabetes.
Cuando la cantidad de glucosa a disposición del organismo (sistema nervioso, etc.) es escasa, aparece una falta de energía y otros síntomas característicos.
¿Cuál es la causa que lo provoca?
La hipoglucemia en los diabéticos (más frecuentemente en los diabéticos tipo 1) puede aparecer por varias causas:
- Dosis de insulina o toma de medicamentos hipoglucemiantes demasiado alta. Las reacciones de insulina ocurren más frecuentemente en los diabéticos que se inyectan insulina, aunque estas reacciones también pueden ocurrir en los que toman medicamentos antidiabéticos o hipoglucemiantes orales.
- Saltarse una comida.
- Ejercicio físico prolongado o intenso.
En los no diabéticos, las circunstancias que pueden producir hipoglucemia incluyen:
- Ciertos tipos de tumores (por ejemplo, por un insulinoma, un tipo de tumor del páncreas)
- Antecedente de cirugía bariátrica
- La ingestión abundante de alcohol
- El comer poco
- Enfermedad hepática (hepatitis, cirrosis) o renal
- Infecciones graves (sepsis)
- Deficiencias hormonales (hormona de crecimiento, hormona tiroidea, etc.)
¿Cuáles son los síntomas de la hipoglucemia?
Los síntomas varían de una persona a otra, pero los más comunes son el temblor, el adormecimiento y el cansancio. Muy a menudo aparece una transpiración fría. La piel está pálida y también se dan nerviosismo, mal humor, visión borrosa y sensación de temblor en las manos y pies.
Si la hipoglucemia no se corrige, seguirán otras sensaciones como dolor de cabeza, confusión, mareo, dificultad al andar, náuseas, taquicardia etc.
Para el observador, el diabético con hipoglucemia aparece frecuentemente confuso, agresivo y rudo, así como poco cooperativo. Lo peor es la escasez de coordinación (parece adormilado). Es como si estuviera intoxicado. En los casos extremos aparece inconsciencia y también convulsiones, sobre todo en los niños y ancianos.
¿Cómo se soluciona?
En casi todos los casos, la ingesta de un terrón de azúcar aliviará los síntomas en 10 o 15 minutos. También se alivian los síntomas tomando un vaso de zumo de naranja, una bebida templada que contenga azúcar, un bombón o un trozo de pastel. Si los síntomas no desaparecen se debe consumir otra vez algo de comida dulce. Cuando los síntomas se hayan calmado, hay que consumir comida adicional para prevenir una recaída.
Las reacciones de insulina suelen parecerse a los ataques de pánico. Analizar el azúcar en sangre antes de cada comida ayudará a determinar si se trata de una reacción de insulina o si podría ser por otra causa.
¿Cómo se debe manejar la situación de hipoglucemia?
Parte de la educación de los pacientes diabéticos que toman insulina o antidiabéticos orales es alertarles de la posibilidad de una reacción hipoglucémica y enseñarles a vivir con ello. Su médico debería de provocar un episodio de hipoglucemia bajo supervisión para ayudarle a reconocer los síntomas.
Cuando los síntomas empiezan a aparecer, pare toda actividad, pare el coche, tumbe el asiento, deje de hacer jogging etc. Es también importante que lleve siempre consigo un terrón de azúcar para poderlo tomar cuando aparezcan los síntomas en el caso de que no pueda parar a tomar algo dulce. Debe avisar a su familia y amigos de un posible ataque hipoglucémico ya que le podrán ayudar en los primeros síntomas y si pierde la conciencia, y advertirles de que es mejor que no le administren comida sólida dulce si ha perdido la conciencia.
Algunas veces se puede administrar a una persona semiinconsciente algún tipo de sirope o bebida que no sea muy liquida por el peligro de que baje por "mal sitio".
¿Cuándo se precisa asistencia urgente?
Las reacciones de insulina deben tomarse en serio. Si se reconocen los síntomas y se tratan pronto, desaparecen enseguida en la mayoría de los casos.
De todas formas, si aparece inconsciencia será necesario administrar una inyección de glucagón subcutáneo o glucosa endovenosa.
¿Es recomendable llevar un brazalete de identificación de la enfermedad?
Es importante que lleve una cadena o brazalete que identifique su diabetes, como precaución.






Dr. Ignacio Antépara Ercoreca
Especialista en Alergología por la Universidad de Navarra y licenciado en Medicina y Cirugía por la Universidad del País Vasco.
Autor original