
¿Qué es el infarto de miocardio?
Un infarto de miocardio es un accidente cardiovascular en la que una parte del músculo del corazón (el miocardio) muere por falta de flujo sanguíneo.
Un infarto es un área de tejido que ha muerto por falta de oxígeno. El miocardio es el tejido muscular del corazón, responsable de la contracción que bombea la sangre a través del sistema circulatorio.
Un infarto de miocardio es una urgencia médica por definición. Si cree usted que puede estar sufriéndolo o está con alguien que puede tenerlo, busque inmediatamente atención médica. Las demoras son un error grave que se cobra miles de vidas cada año.
¿Cuáles son las causas del infarto de miocardio?
El corazón puede sufrir un infarto cuando existe una enfermedad coronaria avanzada.
El infarto del miocardio se produce con mayor facilidad en:
- Varones.
- Mujeres después de la menopausia.
- Fumadores.
- Personas con obesidad, diabetes mellitus e hipertensión arterial.
- Cuando hay antecedentes familiares de enfermedad cardiovascular.
- Cuando los niveles de colesterol están elevados.
- Cuando ya se ha presentado enfermedad coronaria con anterioridad: angina de pecho, infarto de miocardio previo o exámenes alterados.
Los vasos sanguíneos que llevan oxígeno y nutrientes al músculo cardíaco (vasos "coronarios") puede desarrollar placas de ateroma (arteriosclerosis tipo aterosclerosis), compuestas por grasas, calcio y otras sustancias, lo que compromete en mayor o menor grado el flujo de oxígeno y nutrientes al corazón.
Los efectos de estos problemas de circulación sanguínea varían desde una angina de pecho (cuando la interrupción del flujo de sangre al corazón es temporal) a un infarto de miocardio (cuando es permanente e irreversible).
La presencia en un vaso sanguíneo con aterosclerosis hace que en dicho vaso existan estrechamientos y que en ellos se desarrolle más fácilmente un trombo: un coágulo de plaquetas, proteínas de la coagulación y desechos celulares que acaba taponando el vaso.
Una embolia es un trombo que ha viajado por la sangre hasta llegar a un vaso pequeño donde se enclava como un émbolo.
Trombosis y embolia son, pues, términos equivalentes.
¿Cuáles son los signos y síntomas del infarto de miocardio?
Los siguientes signos y síntomas son propios del infarto de miocardio:
- Dolor torácico intenso y prolongado que se percibe como una presión intensa, y que puede extenderse (irradiarse) a brazos y hombros sobre todo izquierdos, espalda e incluso los dientes y la mandíbula.
- El dolor se describe como un puño enorme que retuerce el corazón. Es similar al de la angina de pecho, pero más prolongado, y no responde a la nitroglicerina bajo la lengua.
- El dolor a veces se percibe de forma distinta, o no sigue ningún patrón fijo, sobre todo en mujeres, en ancianos y en diabéticos, en los que puede percibirse como un dolor prolongado en la parte superior del abdomen que uno atribuye a indigestión.
- Dificultad para respirar.
- Mareo. Es el único síntoma en un 10%.
- Otros: Pueden ocurrir náuseas, vómitos, desfallecimiento y sudoración.
- Antecedentes de angina inestable: ataques frecuentes de angina de pecho no ligados a actividad física.
¿Cómo se puede detectar?
Para el diagnóstico del infarto cardiaco se utiliza:
- ECG (electrocardiograma). Si una persona sufre síntomas compatibles con un infarto, se le hará un ECG inmediatamente, incluso en la ambulancia que le traslade. De hecho, estará unido a un monitor de ECG durante todo el tiempo que esté en el hospital, al menos si se ingresa en la sala dedicada a los enfermos graves del corazón o unidad coronaria.
- Marcadores de daño miocárdico: son exámenes de sangre que ayudan a determinar si se está presentando un infarto. Los más importantes son la troponina y la CK MB (Isoenzima MB de la creatina cinasa).
- Estudios de cardiología nuclear y/o cateterismo cardíaco (coronariografía). Se plantean cuando ya ha pasado la fase aguda.
En cualquier caso, será usted sometido a observación durante varios días, y se le permitirá aumentar gradualmente su actividad.
El tiempo de ingreso en el hospital es muy variable, pero generalmente está entre 7 y 14 días.
¿Cuál es el pronóstico de la enfermedad?
Si el área de infarto es pequeña y no compromete al sistema bio-eléctrico que controla los latidos del corazón, las probabilidades de sobrevivir a un infarto son altas.
Sin embargo, una de cada tres personas que sufren un infarto muere antes de poder recibir atención médica (muerte súbita).
Hace muy pocos años, las estadísticas eran aún peores (un fallecimiento precoz por cada dos infartos).
La mejora de estas expectativas está ligada a los avances en resucitación cardiopulmonar (RCP), en pruebas diagnósticas especiales, y en atención urgente, incluyendo ambulancias 'medicalizadas' y unidades coronarias.
Debido a la frecuencia de muerte súbita, las técnicas de resucitación cardiopulmonar deben aplicarse cuanto antes a cualquier persona que esté sufriendo un ataque al corazón. La mayoría de los que estén vivos dos horas después de un ataque sobrevivirán.
Después de un síndrome coronario agudo, se recomienda realizar controles electrocardiográficos cada seis meses si no hay síntomas.
Se realizan ecocardiogramas para verificar la recuperación del músculo cardíaco.
Para prevenir otro infarto, se consideran intervenciones como la angioplastia o el bypass coronario y se hace hincapié en controlar otras enfermedades y hacer cambios en el estilo de vida, como no fumar, llevar una dieta saludable y hacer ejercicio regularmente.
¿Qué complicaciones pueden aparecer?
Existen algunas complicaciones posibles tras un infarto:
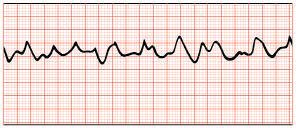
Arritmia cardíaca
Existe un sistema bio-eléctrico que controla los latidos del corazón. Si se daña en el infarto, pueden aparecer arritmias muy graves, como la llamada fibrilación ventricular, en la que los ventrículos se contraen de forma rápida, descoordinada e ineficaz como una "bolsa de gusanos", y a efectos de bombeo de sangre, el corazón se para.
En otras personas, pueden aparecer arritmias lentas llamadas bloqueos cardiacos, es decir, el latido es demasiado lento para que el corazón funcione normalmente. Esto puede requerir la implantación temporal o definitiva de un marcapasos artificial.
Insuficiencia cardíaca
Cuando el área de infarto es extensa, el resto del corazón puede ser insuficiente para realizar el trabajo de bombeo.
Muerte
En una de cada cuatro personas que sufren muerte súbita, no existían síntomas previos de cardiopatía. Con mucho, la causa más frecuente de muerte súbita por infarto es la fibrilación ventricular.
¿Cuál es el tratamiento recomendado?
Las principales recomendaciones y tratamientos ante un infarto cardiaco son:
- En caso de presentar un dolor opresivo en el pecho que dure más de cinco minutos, debe pedir ayuda y buscar atención médica inmediata. No intentar conducir uno mismo hasta un hospital. Se debe llamar al número de emergencias para ser trasladado a un hospital con disponibilidad de unidad coronaria y tratamiento inmediato de desobstrucción de una arteria coronaria: trombólisis y cateterismo cardiaco.
- Oxígeno. Puede ser la primera medida en el hospital o la propia ambulancia.
- Analgésicos (medicamentos para el dolor). Si el dolor torácico persiste y es insoportable, se administra morfina o medicamentos similares para aliviarlo.
- Trombolíticos. Son medicamentos para disolver el coágulo que impide que fluya la sangre. Se ponen sustancias como la estreptoquinasa o un "activador del plasminógeno tisular", bien en la vena, o bien directamente en el coágulo por medio de un catéter (un tubito largo y flexible).
- Nitratos. Los derivados de la nitroglicerina actúan disminuyendo el trabajo del corazón y por tanto sus necesidades de oxígeno. En la angina de pecho se toman en pastillas debajo de la lengua o también en spray. También pueden tomarse en pastillas de acción prolongada o ponerse en parches de liberación lenta sobre la piel. En la fase aguda de un ataque al corazón, suelen usarse por vía venosa.
- Betabloqueantes. Actúan bloqueando muchos efectos de la adrenalina en el cuerpo, en particular el efecto estimulante sobre el corazón. El resultado es que el corazón late más despacio y con menos fuerza, y por tanto necesita menos oxígeno. También disminuyen la tensión arterial.
- Digital. Los medicamentos derivados de la digital, como la digoxina, actúan estimulando al corazón para que bombee más sangre. Esto interesa sobre todo si el ataque al corazón produce insuficiencia cardíaca.
- Calcio-antagonistas o bloqueantes de los canales del calcio: impiden la entrada de calcio en las células del miocardio. Esto disminuye la tendencia de las arterias coronarias a estrecharse y además disminuye el trabajo del corazón y por tanto sus necesidades de oxígeno. También disminuyen la tensión arterial. No suelen usarse en la fase aguda de un ataque al corazón, aunque sí inmediatamente después.






Dr. Ignacio Antépara Ercoreca
Especialista en Alergología por la Universidad de Navarra y licenciado en Medicina y Cirugía por la Universidad del País Vasco.
Autor originalDra. Yolanda Patricia Gómez González
Especialista en Medicina general y licenciada en medicina por la universidad nacional de Colombia.
Revisor clínico