¿Qué es la hipertensión arterial?
Tensión alta o hipertensión arterial (HTA) es un término que se refiere al hecho de que la sangre viaja por las arterias a una presión mayor que la deseable para la salud.
En algunos casos, puede haber mareos, sangrado por la nariz, o dolores de cabeza, pero no necesariamente.
La mayoría de los afectados no tienen síntomas. Eso no quiere decir que no sea peligrosa. Gran parte de las muertes que se producen cada año lo son como consecuencia directa de la hipertensión o de sus complicaciones sobre el sistema cardiovascular o el riñón.
Más de mil millones de personas en el mundo sufren de hipertensión arterial y no siempre se controla de manera adecuada.
¿Qué tensión arterial se considera normal?
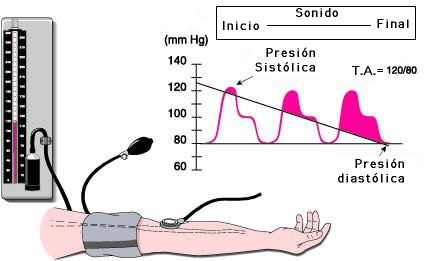
Una tensión típica normal es 120/80 mm Hg. Esto significa que el corazón ejerce una presión máxima de 120 mm Hg (milímetros de mercurio) durante la sístole o fase de bombeo, y que el corazón en reposo, en fase diastólica o de relleno, tiene una presión de 80 mm Hg (la presión del corazón es la misma que la de todas las arterias del organismo).
La tensión alta viene determinada por dos factores principales entre muchos otros:
- La cantidad de sangre que circula.
- El calibre de las arterias por las que circula.
En general, cuanto más volumen de sangre circulante y cuanto menor es el diámetro por el que circula ese volumen, mayor es la tensión.
Los riñones controlan el volumen de agua circulante y la cantidad de sal que contiene el cuerpo. Estos dos hechos tienen efectos directos en la tensión arterial.
Cuanta más sal en el cuerpo, más agua se retiene en la circulación, y más puede aumentar la tensión, lo cual a su vez puede aumentar la tendencia de las arterias a hacerse más estrechas. Sin embargo, una persona con un riñón sano y sin hipertensión arterial puede tolerar un margen muy amplio de ingesta de sal sin efectos sobre la tensión arterial.
Por otra parte, si los vasos se hacen más pequeños, el corazón tiene que trabajar más para bombear la misma cantidad de sangre, y aumenta la presión a la que la sangre es bombeada.
Otros factores que influyen sobre la tensión arterial son el sistema nervioso, los propios vasos sanguíneos (en particular, las arterias más pequeñas, llamadas arteriolas) y una serie de hormonas.
¿Cuál es la causa que provoca la hipertensión arterial?
La hipertensión arterial (HTA) es el aumento de la tensión arterial a 140/90 mm Hg o más.
Esto puede ocurrir sin una causa previa conocida (hipertensión arterial esencial) o como resultado de alguna otra enfermedad (hipertensión arterial secundaria).
Las causas más frecuentes de hipertensión arterial (HTA) secundaria son:
- Enfermedades endocrinas (de las glándulas): Síndrome de Cushing, tumores de las glándulas suprarrenales.
- Enfermedades del riñón: Estenosis (estrechez) de la arteria renal, glomerulonefritis, o fallo renal.
El embarazo y el uso de anticonceptivos orales también pueden producir hipertensión arterial en algunas mujeres.
¿Cómo se diagnostica y clasifica la hipertensión arterial?
El diagnóstico adecuado y oportuno de la hipertensión arterial es vital para instaurar el mejor tratamiento y evitar complicaciones.
En toda visita al médico se debe realizar la medición de la tensión arterial con la técnica adecuada.
En caso de encontrarse cifras altas, se debe repetir la medición después de unos minutos.
Es importante entender que algunas personas sufren de los que se ha llamado “hipertensión de bata blanca o “hipertensión de consultorio”, es decir que solo presentan cifras elevadas de tensión arterial cuando van al médico.
En estos casos, se ordenará un monitoreo de la tensión arterial para ser realizado en casa o en el trabajo anotando las diferentes cifras de tensión arterial que serán evaluadas por el médico.
En caso de que las cifras de presión sistólica estén por encima de 140 mm Hg y las de presión diastólica por encima de 90 mm Hg de manera continua (en el consultorio y en las tomas de tensión ambulatoria), se diagnostica la hipertensión. Esto puede ocurrir en solo dos visitas al médico y se hace el diagnóstico.
Si solo una de las cifras permanece aumentada, se continuará el monitoreo y se dará tratamiento dependiendo del riesgo individual.
La clasificación de la hipertensión arterial se hace según las cifras encontradas e implica diferentes tipos de riesgo así:
| Categoría | Presión sistólica (mm Hg) | Presión diastólica (mm Hg) |
|---|---|---|
| Tensión arterial óptima | Menor de 120 | Menor de 80 |
| Tensión arterial normal | 120 - 129 | 80 - 84 |
| Tensión arterial normal alta | 130 - 139 | 85 - 89 |
| Hipertensión grado 1 | 140 - 159 | 90 - 99 |
| Hipertensión grado 2 | 160 - 179 | 100 - 109 |
| Hipertensión grado 3 | Más de 180 | Más de 100 |
| Hipertensión sistólica aislada | Más de 140 | Menos de 90 |
| Hipertensión diastólica aislada | Menos de 140 | Más de 90 |
En niños y adolescentes se deben utilizar las tablas correspondientes para la edad.
¿Qué tipo de seguimiento debe tener alguien con hipertensión arterial?
El diagnóstico de hipertensión arterial esencial o primaria implica un compromiso de toda la vida del paciente por cuidar de su salud porque no existe una cura para la enfermedad.
Sin embargo, los cambios en el estilo de vida y los medicamentos antihipertensivos evitan las complicaciones y prolongan la vida.
Los controles médicos iniciales buscan diferenciar esta hipertensión primaria de una hipertensión secundaria a otra enfermedad, que a veces es curable, así como establecer si la persona tiene otros problemas de salud que aumenten el riesgo de complicaciones.
Se realizará un interrogatorio completo de los síntomas actuales, antecedentes personales, antecedentes familiares y medicamentos que se estén tomando en el momento.
Se hará un examen físico completo con énfasis en la toma de tensión arterial y la frecuencia cardiaca, el peso corporal con cálculo del IMC (índice de masa corporal), la circunferencia de la cintura (perímetro abdominal), auscultación del corazón, examen del fondo del ojo (retina), examen neurológico y palpación de los pulsos arteriales.
Posteriormente, se solicitan exámenes de laboratorio, algunos de rutina y otros dependiendo de cada paciente.
Los exámenes que se recomienda realizar de rutina son:
- Hemoglobina y hematocrito
- Glucosa en sangre en ayunas y hemoglobina glicosilada (HbA1c)
- Perfil lipídico (colesterol total, HDL y LDL, triglicéridos)
- Potasio en sangre
- Sodio en sangre
- Ácido úrico en sangre
- Creatinina en sangre (para calcular la depuración de creatinina)
- Calcio en sangre
- Análisis de orina
- Electrocardiograma
El médico podrá realizar exámenes complementarios si se sospecha hipertensión secundaria especialmente recomendados en los siguientes casos:
- Aparición de hipertensión grados 2 y 3 en personas menores de 40 años.
- Hipertensión que se agrava súbita y rápidamente a cualquier edad.
- Antecedente de enfermedades urinarias y renales repetidas.
- Signos de feocromocitoma (tumor de la glándula suprarrenal): sudoración abundante, dolor de cabeza, ansiedad y palpitaciones.
- Historia de disminución súbita del potasio en sangre sugestivo de hiperaldosteronismo.
- Sospecha de enfermedades de la tiroides o la paratiroides.
- Mujeres en embarazo o durante la menopausia o durante la toma de anticonceptivos o terapia hormonal.
Todo esto determina las pautas del tratamiento a seguir.




Dr. Ignacio Antépara Ercoreca
Especialista en Alergología por la Universidad de Navarra y licenciado en Medicina y Cirugía por la Universidad del País Vasco.
Autor originalDra. Yolanda Patricia Gómez González
Especialista en Medicina general y licenciada en medicina por la universidad nacional de Colombia.
Revisor clínico