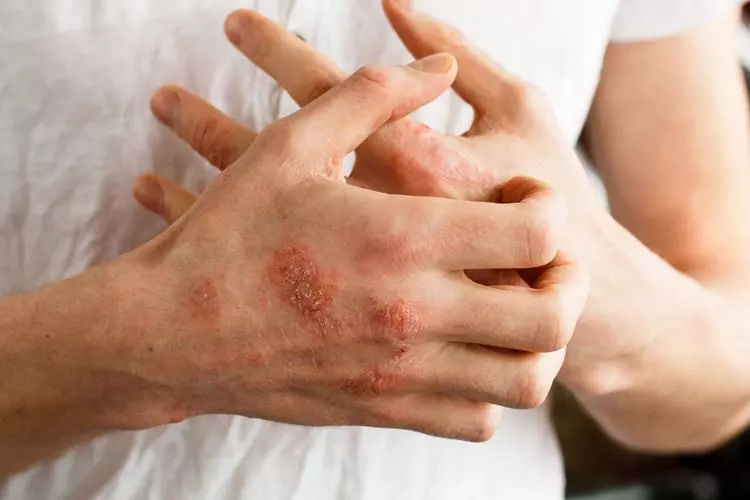
¿Qué es la micosis cutánea?
Se denomina micosis cutáneas a las enfermedades infecciosas de la piel producida por hongos.
Los hongos en la piel pueden estar ocasionadas por hongos del tipo levadura (Candida), que causan las candidiasis, y por hongos del tipo moho (dermatofitos), que causan las dermatofitosis o tiñas.
¿Cuáles son las clases de infecciones por hongos en la piel?
El organismo aloja normalmente una serie de microorganismos (bacterias y hongos). Algunos le son útiles, mientras que otros pueden multiplicarse rápidamente y causar infecciones.
Las infecciones por hongos están causadas por levaduras o mohos microscópicos que viven en la piel, el pelo, o las uñas.
Según el hongo que las produce, existen tres tipos de infecciones de la piel:
- Candidiasis. Infección de la piel por candida. Muy frecuente, causa gran parte de las dermatitis del pañal, y es especialmente común en la diabetes y en el embarazo, así como en obesos y en zonas de especial transpiración (las axilas, las ingles, debajo de las mamas y otras zonas donde la piel forma pliegues).
El muguet oral es una forma de candidiasis que afecta a las mucosas de la boca, y que se da especialmente en tratados con corticoides inhalados (asma) y en inmunodeprimidos (infección VIH, etc.).
Otras presentaciones de la candidiasis oral son la estomatitis protésica (por el uso de dentaduras postizas u otros elementos en la boca), queilitis angular (boqueras, perlèche o irritación en los ángulos de la boca) y glositis (inflamación dolorosa de la lengua por infección crónica por cándida).
La inflamación dolorosa de la zona alrededor de la uña (paroniquia) y la infección de la uña haciéndola frágil y amarillenta (oniquia) ocurre sobre todo en las uñas de las manos de personas que trabajan mojándose continuamente las manos.
Casi el 90% de los hongos en las uñas de las manos son producidas por cándidas (a diferencia de las uñas de los pies que son producidas por dermatofitos).
También es común la afectación de los genitales en la vulvovaginitis y la balanitis y la infección en la zona del ano. - Otras infecciones por levaduras: Se presentan en zonas grasas como la cara, la espalda, el pecho y el cuero cabelludo de manera superficial. La causa más común es el hongo Malazzesia sp. Ejemplos de estas infecciones son:
- Tiña o pitiriasis versicolor: Zonas pálidas y descamativas como parches en cuello, pecho y brazos.
- Dermatitis seborreica: Zonas rojas con descamación y mucho picor en cuero cabelludo (caspa), cejas y zona del bigote.
- Foliculitis: Inflamaciones de los folículos del vello de pecho y espalda. Se ven igual que las infecciones por bacterias.
- Dermatofitosis (Tiñas). Infección de la piel por mohos o dermatofitos, principalmente tres géneros: Epidermophyton, Trichophyton y Microsporum.
Puede ocurrir en cualquier zona de la piel, en especial en áreas cálidas y húmedas.
Dependiendo de su localización, las tiñas se llaman de forma distinta. Por ejemplo:- Tinea pedis (pies): Pie de atleta
- Tinea cruris (ingles/área genital): Eczema marginado de Hebra, dermatomicosis crural, tiña inguinal
- Tinea capitis (cuero cabelludo): Tiña tonsurante, herpes tonsurante
- Tinea corporis (cuerpo): Tiña circinada o tiña de la piel lampiña
- Tinea unguium (uñas) u onicomicosis
- Tinea manuum (manos)
- Tinea barbae (barba): sicosis de la barba, foliculitis de la barba
La susceptibilidad a la infección está aumentada en situaciones de poca higiene, calzado oclusivo, humedad y lesiones de la piel o las uñas.
¿Cuáles son los síntomas de las micosis cutáneas?
Las micosis cutáneas producen enrojecimiento local, picor y escozor en la zona afectada, y a veces, agrietamiento y fisuración de la piel.
La apariencia de la piel es característica y orientará al médico o dermatólogo.
¿Cómo se puede detectar?
Para el diagnóstico de la enfermedad se pueden usar:
- Examen. La apariencia de la piel es característica. Los dermatólogos utilizan la llamada luz de Wood para observar las lesiones en las que se sospechan dermatofitos. Se trata de un tipo de luz ultravioleta que produce una fluorescencia específica en la piel dependiendo del tipo de hongo.
- Visualización directa del hongo al microscopio con KOH. Examen del material obtenido al raspar un poco la piel afectada. Se aplican unas gotas de hidróxido de potasio (KOH). Muestra la presencia de dermatofitos. El azul de metileno y la tinta Parker en estas muestras también puede ayudar al diagnóstico de otras levaduras como las causantes de la tiña versicolor.
- Cultivos específicos para hongos.
- Si se sospecha infección por cándidas, se deben hacer análisis adicionales para verificar el estado de salud general: Descartar problemas de inmunidad, anemia, diabetes, trastornos tiroideos, etc.
¿Cuál es el tratamiento recomendado?
El tratamiento recomendado consiste en:
- Antifúngicos tópicos o sistémicos (miconazol, clotrimazol, ketoconazol, terbinafina, griseofulvina, etc.) siempre bajo prescripción médica pues el tratamiento es diferente en cada caso.
- Mantener la piel seca y limpia, lavándola frecuentemente con agua y jabón.
- Secado muy cuidadoso de la piel, especialmente en áreas de pliegues.
- Mantener todo lo posible la piel al aire libre.
- Cambiar frecuentemente los pañales en niños pequeños, utilizando pañales desechables de un solo uso.
- Cambiar frecuentemente de calcetines, y evitar calzado cerrado que mantenga el pie cálido y húmedo.
- Utilizar toallas limpias y de uso personal.
- En las duchas y baños públicos, utilizar sandalias de plástico o chanclas.
- Si se tienen que utilizar espray de esteroides inhalados (asma, etc.), usar cámaras espaciadoras de inhalación y enjuagarse la boca tras las inhalaciones.
- Utilizar guantes para lavar y evitar las lesiones en dedos y uñas.




Dr. Ignacio Antépara Ercoreca
Especialista en Alergología por la Universidad de Navarra y licenciado en Medicina y Cirugía por la Universidad del País Vasco.
Autor originalDra. Yolanda Patricia Gómez González
Especialista en Medicina general y licenciada en medicina por la universidad nacional de Colombia.
Revisor clínico